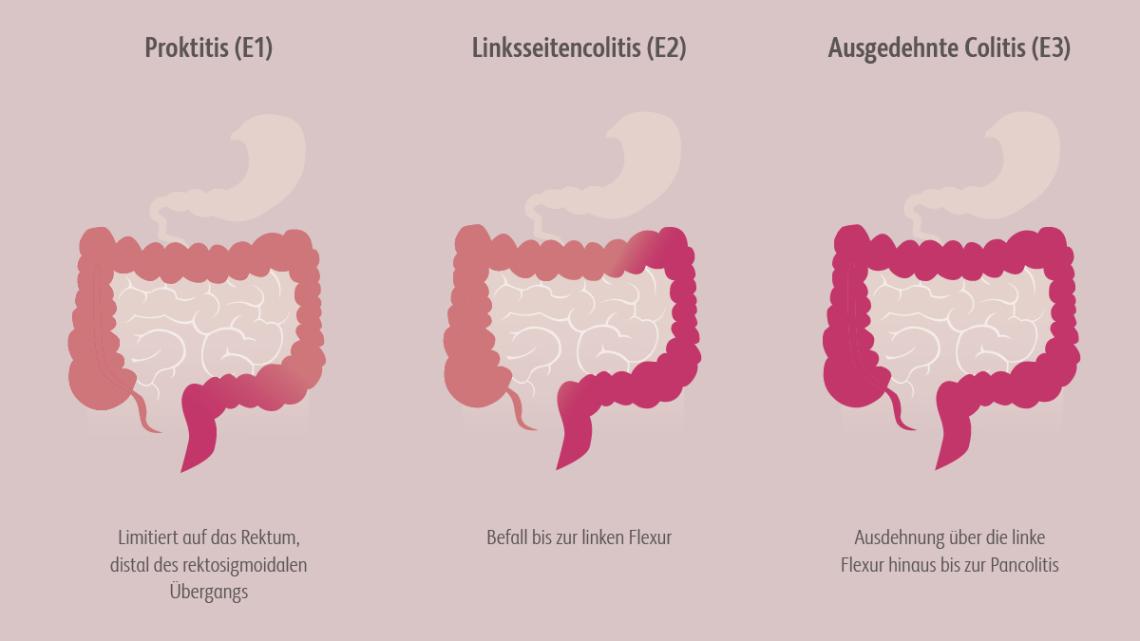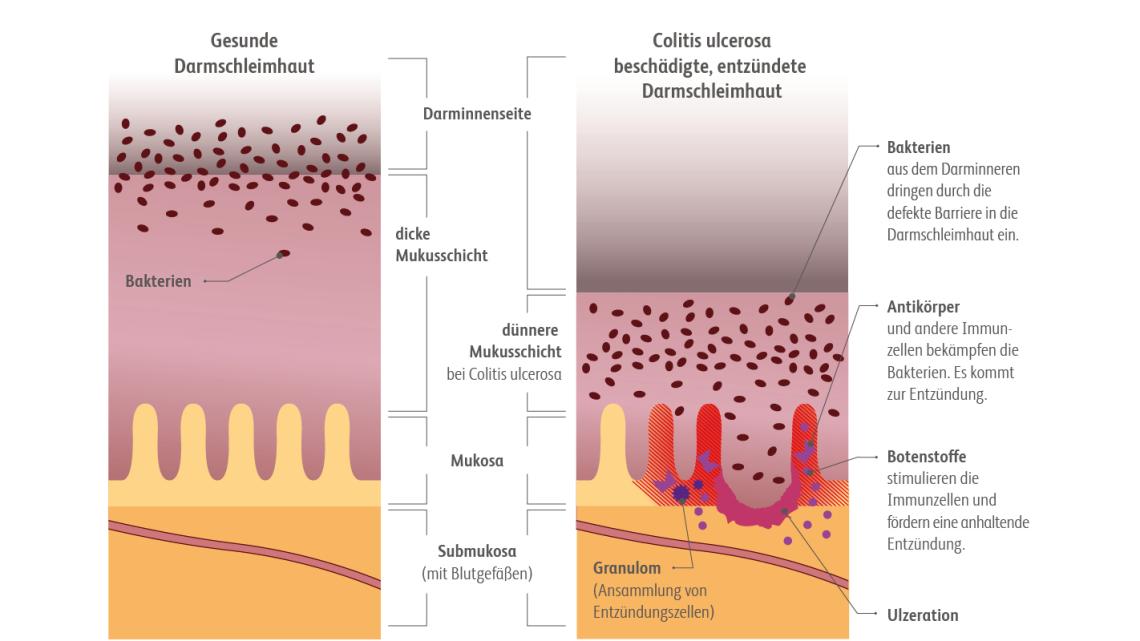
Die Entzündung findet in der Mukosa des Dickdarms statt, wobei der gesamte Dickdarm oder nur Abschnitte betroffen sein können. Typische Symptome sind blutige, schleimige Diarrhöen, die oft von Bauchschmerzen begleitet werden, imperativer Stuhldrang und Tenesmen. Ferner kann sich eine Colitis ulcerosa durch extraintestinale Manifestationen (EIM) äußern, z. B. muskuloskelettal, dermatologisch, okulär oder hepatobiliär. Die Therapie der Colitis ulcerosa soll die Beschwerden lindern und die Lebensqualität der Betroffenen aufrechterhalten bzw. verbessern.
Colitis ulcerosa kommt bei Frauen und Männern gleich häufig vor. Sie kann in jedem Alter auftreten. Erste Symptome zeigen sich jedoch häufig bereits im Alter von 16 bis 35 Jahren, bei 15–25 % der Patient:innen bereits vor dem 20. Lebensjahr. In Deutschland leiden über 150.000 Menschen an Colitis ulcerosa.
ICD-10-Codes
K50, K51
Colitis ulcerosa: Therapie
Ziel der Therapie ist, dass die Patient:innen möglichst wenig Beschwerden aufweisen, ihren Alltag ohne größere Einschränkungen meistern können und eine gute Lebensqualität haben. Angestrebt werden eine schnelle klinische Remission, die Bewahrung einer langfristigen steroidfreien klinischen und endoskopischen Remission sowie möglichst geringe Erkrankungs- und Therapiekomplikationen.
Durch eine individuell angepasste Therapie wird versucht, die Symptome während der Schübe zu lindern (Schubtherapie) und die Dauer der symptomfreien Phasen zu verlängern (Erhaltungstherapie). Die Wahl der Therapie ist von verschiedenen Faktoren abhängig: Schweregrad der Erkrankung, endoskopisches Befallsmuster, Krankheitsdauer, Ansprechen auf vorangegangene Therapien, extraintestinale Manifestationen, Begleiterkrankungen, individuelle Patient:innen-Situationen.
Medikamentöse Behandlungen der Colitis ulcerosa
- Aminosalizylate (5-ASA): entzündungshemmend; meist als Mesalazin verabreicht; eignet sich zur Schub- und Remissionserhaltungstherapie; bei leichter und mittelschwerer aktiver CU das Medikament erster Wahl; nicht effektiv bei schwerer Colitis ulcerosa
- Kortikosteroide: entzündungshemmend; Gabe bei unzureichendem Ansprechen auf 5-ASA bzw. Intoleranz; Standardtherapie zur Induktion der Remission bei schwerem Schub; aufgrund der Nebenwirkungen nicht als Erhaltungstherapie empfohlen
- Immuntherapie bei mittelschwerer bis schwerer CU
- Klassische Immunsuppressiva, z. B. Azathioprin, Mercaptopurin, Ciclosporin A, Tacrolimus
- Neuartige Immuntherapien bei Colitis ulcerosa
- TNF-Hemmer (Biologika), z. B. Adalimumab, Golimumab, Infliximab
- Integrin-Antagonisten (Biologika), z. B. Vedolizumab
- Anti-IL12/23-Substanzen (Biologika), z. B. Ustekinumab
- JAK-Inhibitoren, z. B. Tofacitinib
- S1P-Rezeptor-Modulatoren, z. B. Ozanimod
Nichtmedikamentöse Behandlung der Colitis ulcerosa
- Chirurgischer Eingriff: Eine enge Zusammenarbeit mit der Chirurgie wird bei der CU-Behandlung empfohlen. Eine Operation erfolgt u. a. bei Versagen der medikamentösen Therapie bei einem schweren Verlauf, auf Patient:innenwunsch, bei akuten Komplikationen (z. B. toxisches Megakolon) und beim Nachweis von Darmkrebs oder einer Vorstufe.
- Psychotherapie: Patient:innen mit Colitis ulcerosa leiden gehäuft an Depressionen und Angstzuständen.Eine Psychotherapie sollte in diesem Fall angedacht werden.
- Der Einfluss ernährungstherapeutischer Maßnahmen auf die Krankheitsaktivität (akute Phase und chronisch aktive CU) ist wenig oder nicht belegt. In speziellen Fällen, u. a. bei bereits bestehender Mangelernährung und nachgewiesenem Mikronährstoffmangel, ist jedoch eine Ernährungstherapie (Trinknahrung, enterale und parenterale Ernährung) bzw. Vitamin- und/oder Spurenelementsubstitution in Erwägung zu ziehen.
- Mind-Body-Verfahren können komplementär zur Verbesserung der Lebensqualität eingesetzt werden.
Colitis ulcerosa: Symptome
Die Symptome der CU sind vielseitig und bei jeder erkrankten Person unterschiedlich. Ferner können sich Schübe und Remissionsphasen in unregelmäßigen Abständen abwechseln. Typische Colitis ulcerosa Symptome sind:
- Leitsymptome: Blutige, schleimige Diarrhö, imperativer Stuhldrang
- Abdominale Schmerzen und Krämpfe
- Tenesmen
- Rektale Schmerzen und Blutungen (Abgang geringer Blutmengen mit dem Stuhl)
- Fatigue
- Fieber
- Gewichtsverlust
Colitis ulcerosa: Komplikationen
Komplikationen bei Colitis ulcerosa können abhängig von Krankheitsverlauf und Schweregrad auftreten. Im Folgenden sind einige Beispiele aufgeführt:
- Toxisches Megakolon, dadurch Gefahr einer Kolonperforation
- Starke evtl. lebensbedrohliche Blutungen
- Erhöhtes Kolonkarzinomrisiko
- Schwere Dehydratation
- Osteoporose
- Entzündung von Haut, Gelenken oder Augen
- Anämie, Eisenmangel, Vitamin-D-Mangel
- Erhöhtes arterielles und venöses Thromboserisiko
- Wachstumsstörungen bei Kindern
Colitis ulcerosa: Verlauf
Bei über 80 % der Patient:innen liegt ein schubförmiger, chronisch-rezidivierender (bzw. chronisch intermittierender) Verlauf vor. Nur ein geringer Anteil der Patient:innen weist einen chronisch-kontinuierlichen Verlauf auf, bei dem die Entzündung nach einem Schub weiterhin besteht. Ein fulminanter Verlauf ist sehr selten. Die Krankheitsaktivität kann in drei Stufen und Remission eingeteilt werden (siehe Tabelle):
Tabelle: Krankheitsaktivität und Remission bei Colitis ulcerosa
|
Leicht |
≤ 4 (evtl. blutige) Stühle täglich |
Puls, Temperatur, Hämoglobin und Blutsenkung (BSG) normal |
|
Mittelschwer |
> 4 (blutige) Stühle täglich |
keine oder nur minimale Zeichen einer systemischen Beteiligung |
|
Schwer |
≥ 6 blutige Stühle täglich |
mit Zeichen für eine systemische Beteiligung (Temperatur > 37,5 °C oder Herzfrequenz > 90/min oder Hämoglobin < 10,5 g/dl oder BSG > 30 mm/h) |
|
Remission |
asymptomatisch (max. 3 Stühle ohne Blut täglich bzw. kein vermehrter Stuhldrang) |
Klassifikation nach Silberberg
Colitis ulcerosa: Diagnostik
Eine frühzeitige Diagnose ist entscheidend, um den weiteren Krankheitsfortschritt zu verzögern und mögliche Komplikationen zu verhindern. Die klinische Diagnose wird durch weitere Untersuchungen (radiologisch, endoskopisch und histologisch) ergänzt. Die Diagnostik erfolgt u. a. durch:
- Anamnese
- Digital-rektale Untersuchung
- Blutuntersuchungen
- Stuhluntersuchung
- Koloskopie
- Ultraschall des Bauches ggf. weitere bildgebende Verfahren (Röntgen, Computertomografie, Kernspintomografie)
Colitis ulcerosa: Ursachen, Risikofaktoren und Pathogenese
Die Ursachen der Colitis ulcerosa, also der chronischen Dickdarmentzündung, sind noch nicht komplett geklärt. Es wird angenommen, dass bei der Krankheitsentstehung verschiedene Faktoren eine Rolle spielen. Dazu zählen genetische Prädisposition (verschiedene Genorte werden mit CU assoziiert), Umweltfaktoren, ein gestörtes Immunsystem und das Darmmikrobiom. Weitere Risikofaktoren, z. B. Infektionen, begünstigen vermutlich den Ausbruch der Krankheit.
Hinsichtlich der Pathogenese wird von einer komplexen Barriere-Erkrankung ausgegangen, wobei eine fehlerhafte Immunreaktion abläuft. Die Balance zwischen dem Immunsystem und der Mikroflora ist gestört, sodass es zu fehlerhaften Immunantworten auf normalerweise nicht pathogene Bakterien kommt. Zudem ermöglichen epitheliale Barrieredefekte der Darmmukosa den Bakterien ein leichteres Eindringen und Interagieren mit verschiedenen Zelltypen. Bei Colitis ulcerosa ist z. B. eine Veränderung bei der Th2-Zell-vermittelten Immunreaktion zu beobachten. Das Einwandern von Leukozyten in das Gewebe trägt dazu bei, dass die Entzündung bestehen bleibt.